Peter Blahút
1.
| Trieda odporúčaní | Definícia | Slovná interpretácia |
| Trieda I | Dôkazy alebo všeobecná zhoda, že liečba alebo zákrok je prospešný, užitočný, účinný. | Odporúča sa, je indikované |
| Trieda II | Sporné dôkazy alebo rozdiel v názoroch na účinnosť liečby alebo zákroku. | |
| Trieda IIa | Prevaha dôkazov alebo názorov je v prospech účinnosti liečby. | Malo by sa zvážiť |
| Trieda IIb | Užitočnosť alebo účinnosť liečby je slabšie podporená dôkazmi alebo názormi. | Môže sa zvážiť |
| Trieda III | Dôkaz alebo všeobecná zhoda, že daný spôsob liečby alebo zákrok nie je prospešný alebo užitočný a v niektorých prípadoch môže byť škodlivý. | Neodporúča sa |
1.1
| Úroveň dôkazov | Definícia |
| A | Údaje získané z viacerých randomizovaných klinických štúdii alebo metaanalýz. |
| B | Údaje získané z jednej randomizovenej klinickej štúdie alebo z veľkých nerandomizovaných štúdií. |
| C | Zhoda názorov odborníkov alebo malé štúdie, retrospektívne štúdie, registre. |
2.
| Zmeny v odporúčaniach pre SVT 2003 vs. 2019 | ||
| Úzkokomplexová tachykardia (Akútna liečba) | 2003 | 2019 |
| Verapamil a diltiazem | I | IIa |
| Betablokátory | IIb | IIa |
| Amiodarón a digoxin sa neuvádzajú v odporúčaniach (2019) | ||
| Širokokomplexová tachykardia (Akútna liečba) | 2003 | 2019 |
| Prokaínamid | I | IIa |
| Adenozín | IIb | IIa |
| Amiodarón | I | IIb |
| Sotalol a lidokaín sa neuvádzajú v odporúčaniach (2019) | ||
| Neprimeraná sínusová tachykardia (Liečba) | 2003 | 2019 |
| Betablokátory | I | IIa |
| Verapamil, diltiazem a katétrová ablácia sa neuvádzajú v odporúčaniach (2019) | ||
| Syndróm posturálnej ortostatickej tachykardie (Liečba) | 2003 | 2019 |
| Príjem soli a tekutín | IIa | IIb |
| Spánok s vyvýšenou hlavou, kompresné pančuchy, selektívne betablokátory, fludrokortizón, klonidin, metylfenidát, fluoxetín, erytropoetín, ergotamín, oktreotid, fenobarbitál sa neuvádzajú v odporúčaniach (2019) | ||
| Fokálna predsieňová tachykardia (Akútna liečba) | 2003 | 2019 |
| Flekainid, propafenón | IIa | IIb |
| Betablokátory | I | IIa |
| Amiodarón | IIa | IIb |
| Prokaínamid, sotalol, digoxín sa neuvádzajú v odporúčaniach (2019) | ||
| Fokálna predsieňová tachykardia (Chronická liečba) | 2003 | 2019 |
| Betablokátory | I | IIa |
| Verapamil a diltiazem | I | IIa |
| Amiodarón, sotalol, disopyramid sa neuvádzajú v odporúčaniach (2019) | ||
| Flutter predsiení (Akútna liečba) | 2003 | 2019 |
| Predsieňový alebo transezofageálny pacing | I | IIb |
| Ibutilid | IIa | I |
| Flekainid, propafenón | IIb | III |
| Verapamil a diltiazem | I | IIa |
| Betablokátory | I | IIa |
| Digoxín sa neuvádza v odporúčaniach (2019) | ||
| Flutter predsiení (Chronická liečba) | 2003 | 2019 |
| Dofetilid, sotalol, flekainid, propafenón, prokaínamid, quinidin, disopyramid sa neuvádzajú v odporúčaniach (2019) | ||
| AVNRT (Akútna liečba) | 2003 | 2019 |
| Amiodarón, sotalol, flekainid, propafenón sa neuvádzajú v odporúčaniach (2019) | ||
| AVNRT (Chronická liečba) | 2003 | 2019 |
| Verapamil a diltiazem | I | IIa |
| Betablokátory | I | IIa |
| Amiodarón, sotalol, flekainid, propafenón, "pill-in-the pocket" sa neuvádzajú v odporúčaniach (2019) | ||
| AVRT (Liečba) | 2003 | 2019 |
| Flekainid, propafenón | IIa | IIb |
| Betablokátory | IIb | IIa |
| Amiodarón, sotalol, "pill-in-the pocket" sa neuvádzajú v odporúčaniach (2019) | ||
| SVT v gravidite | 2003 | 2019 |
| Verapamil | IIb | IIa |
| Katétrová ablácia (fluoroless) | IIb | IIa |
| Sotalol, propranolol, quinidín, prokaínamid sa neuvádzajú v odporúčaniach (2019) | ||
2.1
| Novinky v odporúčaniach pre SVT (2019) | |
| Ivabradin alebo ivabradin s betablokátorom by sa mali zvážiť u pacientov so symptomatickou neprimeranou sínusovou tachykardiou. | IIa |
| Ibutilid sa môže zvážiť pri akútnej liečbe fokálnej predsieňovej tachykardie. | IIb |
| Ivabradin sa môže zvážiť na liečbu syndrómu posturálnej ortostatickej tachykardie. | IIb |
| Ivabradin s betablokátorom sa môže zvážiť na chronickú liečbu fokálnej predsieňovej tachykardie. | IIb |
| Pacienti s flutterom predsiení bez fibrilácie predsiení by mali mať antikoagulačnú liečbu ale hranica pre začatie liečby je otázna. | IIa |
| Ibutilid alebo dofetilid sa odporúčajú na kardioverziu flutteru predsiení. | I |
| High-rate predsieňový pacing sa odporúča na ukončenie flutteru predsiení pri implantovanom pacemakeri alebo defibrilátore. | I |
| Amiodarón (i.v.) sa neodporúča pri fibrilácií predsiení s preexcitáciou. | III |
| Elektrofyziologické vyšetrenie by sa malo zvážiť na stratifikáciu pacientov s asymptomatickou preexcitáciou. | IIa |
| Katétrová ablácia sa odporúča u asymptomatických pacientov, ktorí sú podľa elektrofyziologického vyšetrenia s isoprenalinom vysokorizikový: SPERRI ≤250ms, AP ERP ≤250ms, viaceré AP, indukovateľná AP-mediated tachykardia | I |
| Neinvazívne vyšetrenie akcesórnej dráhy sa môže zvážiť u asymptomatikých pacientov s preexcitáciou. | IIb |
| Katétrová ablácia sa môže zvážiť u asymptomatických pacientov s preexcitáciou a nízko rizikovou akcesórnou dráhou podľa invazívnej alebo neinvazívnej stratifikácie rizika. | IIb |
| Katétrová ablácia by sa mala zvážiť u pacientov s asymptomatickou preexcitáciou a dysfunkciou ľavej komory pre elektrickú dyssynchróniu. | IIa |
| AV nodálna ablácia (ablate and pace) a následný biventrikulárny alebo hisálny pacing sa odporúča ak sa tachykardia zodpovedná za tachykardiomyopatiu nedá ablovať alebo medikamentózne kontrolovať. | I |
| Počas prvého trimestra gravidity sa odporúča nepoužívať antiarytmické lieky. | I |
| V gravidite by sa mali zvážiť beta-1 selektívne blokátory (okrem atenololu) alebo verapamil ako prevencia SVT u pacientiek bez WPW syndrómu. | IIa |
| V gravidite by sa mali zvážiť flekainid alebo propafenón ako prevencia SVT u pacientiek s WPW syndrómom bez ischemického alebo štrukturálneho poškodenia srdca. | IIa |
2.2
3.
| Supraventrikulárne tachykardie (Klasifikácia) |
| Predsieňové tachykardie |
Sínusová tachykardia
|
| Fokálna predsieňová tachykardia |
| Multifokálna predsieňová tachykardia |
Makroreentry predsieňová tachykardia (MRAT)
|
| Fibrilácia predsiení |
| AV junkčné tachykardie |
AVNRT
|
Nonreentry junkčná tachykardia
|
AVRT
|
| Úzkokomplexové tachykardie (QRS ≤120ms) |
| Pravidelné |
|
| Nepravidelné |
|
| Širokokomplexové tachykardie (QRS >120ms) |
| Pravidelné |
|
| Nepravidelné |
|
4.
5.
6.
7.
8.
| Vyšetrenia u pacientov s SVT |
| Štandardné |
|
| Nadštandardné |
|
9.

Diferenciálna diagnostika úzkokomplexovej tachykardie. Retrográdne P vlny by mali byť viditeľné na 12-zvodovom EKG, ak to situácia vyžaduje mali by sa použiť neštandardné zvody (Lewisov zvod, ezofageálne EKG). Hranica 90ms platí pre EKG (ak je viditeľná P vlna), pre elektrofyziologické vyšetrenie je hranica 70ms (VA interval). Pri junkčnej tachykardii môže byť prítomná AV disociáciá. AF - Fibrilácia predsiení, AT - Fokálna predsieňová tachykardia, AV - Atrioventrikulárny, JET - Junkčná tachykardia, VT - Komorová tachykardia
| Možné odpovede úzkokomplexovej tachykardie na vágové manévre alebo adenozín |
|

Odpoveď úzkokomplexovej tachykardie na adenozín. AT - Fokálna predsieňová tachykardia, AV - Atrioventrikulárny, DADs - Neskorá after-depolarizácia, VT - Komorová tachykardia.
10.
| Širokokomplexová tachykardia (Diferenciálna diagnostika) |
|
| Základné znaky komorovej tachykardie | ||
| AV disociácia | Frekvencia komôr > frekvencia predsiení | |
| Splynulé / zachytené sťahy | Odlišná morfológia QRS od tachykardických QRS | |
| Negatívna prekordiálna konkordancia | Všetky prekodiálne QRS komplexy sú negatívne | |
| Prekordiálne RS | Prekordiálna absencia RS komplexu alebo RS interval >100ms v ľubovoľnom zvode |
|
| QRS v aVR | Iniciálne R Iniciálne R alebo Q >40ms Zárez na dominatne negatívnych QRS komplexoch |
|
| Srdcová os (-90º až +180º) | Aj pri prítomnosti BPTR alebo BĽTR | |
| Čas R kmitu v II zvode | Čas R kmitu v II zvode ≥50ms | |
| Morfológia BPTR | Zvod V1: Monofázické R Rsr´ qR Široké R >40ms Väčšie ľavé zajačie ucho |
Zvod V6: R:S pomer <1 (rS, QS) |
| Morfológia BĽTR | Zvod V1: Široké R S kmit so zárezom Plaziví S kmit |
Zvod V6: Q alebo QS |

Pozitívna a negatívna konkordancia v prekodiálnych zvodoch pri komorovej tachykardii.
11.
12.

Akútna liečba úzkokomplexovej tachykardie bez diagnózy.
| Pravidelná úzkokomplexová tachykardia (Akútny manažment bez diagnózy) | ||
| Hemodynamicky instabilní pacienti | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientoch. | I | B |
| Hemodynamicky stabilní pacienti | ||
| Odporúča sa 12-zvodové EKG počas tachykardie. | I | C |
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | B |
| Adenozín (6-18mg iv. bolus) sa odporúča ak sú neefektívne vágové manévre. | I | B |
| Verapamil alebo diltiazem iv. by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Betablokátory (esmolol alebo metoprolol iv.) by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | C |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF.
13.

Akútna liečba širokokomplexovej tachykardie bez diagnózy.
| Pravidelná širokokomplexová tachykardia (Akútny manažment bez diagnózy) | ||
| Hemodynamicky instabilní pacienti | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientoch. | I | B |
| Hemodynamicky stabilní pacienti | ||
| Odporúča sa 12-zvodové EKG počas tachykardie. | I | C |
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | C |
| Adenozín by sa mal zvážiť ak sú neefektívne vágové manévre a na pokojovom EKG nie je preexcitácia. | IIa | C |
| Prokaínamid (iv.) by sa mal zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Amiodarón (iv.) by sa mal zvážiť ak sú neefektívne vágové manévre a adenozín. | IIb | B |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Verapamil sa neodporúča pri širokokomplexovej tachykardii nejasnej etiológie. | III | B |
14.
15.
15.1
15.2
| Fyziologická sínusová tachykardia (Príčiny) | ||
| Fyziologické príčiny | Emócie, cvičenie, pohlavný styk, bolesť, gravidita. | |
| Patologické príčiny | Úzkosť, panický atak, anémia, teplota, dehydratácia, infekcia, malignita, hypertyreóza, hypoglykémia, feochromocytóm, Cushingov syndróm, diabetes mellitus s autonómnou dysfunkciou, pľúcna embólia, infarkt, perikarditída, chlopňové chyby, srdcové zlyhávanie, šok. | |
| Lieky | Adrenalín, noradrenalín, dopamín, dobutamín, atropín, agonisty beta-2 adrenergných receptorov (salbutamol), metylxantíny, doxorubicín, daunorubicín, betablokátory (vysadenie). | |
| Zakázené látky | Amefetamín, kokaín, dietylamid kyseliny lysergovej (LSD), extáza, crack, psilocybin | |
| Iné látky | Kofeín, alkohol | |
15.3

Liečba sínusovej tachykardie.
| Neprimeraná sínusová tachykardia | ||
| Odporúča sa liečba a vyšetrenia so zameraním na reverzibilné príčiny. | I | C |
| Ivabradín alebo ivabradín s betablokátorom by sa mal zvážiť u symptomatických pacientov. | IIa | B |
| Betablokátory by sa mali zvážiť u symptomatických pacientov. | IIa | C |
15.4
| SA nodálna reentry tachykardia | ||
| Non-dihydropyridínové BKK (Verapamil, diltiazem) sa môžu zvážiť u symptomatických pacientov bez HFrEF. | IIb | C |
| Katétrová ablácia by sa mala zvážiť u symptomatických pacientov napriek medikamentóznej liečbe. | IIa | C |
15.5
| Syndróm posturálnej ortostatickej tachykardie | ||
| Pravidelné aeróbné cvičenie by sa malo zvážiť. | IIa | B |
| Denný príjem tekutín (2-3 litere) a soli (10-12g) sa môže zvážiť. | IIb | C |
| Midodrín, nízke dávky neselektívnych betablokátorov alebo pyridostigmín sa môže zvážiť. | IIb | B |
| Ivabradín sa môže zvážiť. | IIb | C |
15.6

A - Fokálna predsieňová tachykardia z laterálnej časti pravej predsiene, iniciálne s komplentným BPTR, potom s inkompletným BPTR. B - Fokálna predsieňová tachykardia z ľavej predsiene (pulmonálna véna - superiorne vľavo). C - Fokálna predsieňová tachykardia z uška pravej predsiene, AV disociácia počas masáže karotického sínusu (P vlny označené šípkami).

Akútna a chronická liečba predsieňovej tachykardie.
| Fokálna predsieňová tachykardia | ||
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča u hemodynamicky instabilných pacientov | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Adenozín (6-18mg iv. bolus) by sa mal zvážiť. | IIa | B |
| Betablokátory (esmolol alebo metoprolol iv.) pri neprítomnosti kardiálnej dekompenzácie by sa mali zvážiť, ak je adenozín neefektívny. | IIa | C |
| Verapamil alebo diltiazem (iv.) pri neprítomnosti hypotenzie a HFrEF by sa mali zvážiť, ak je adenozín neefektívny. | IIa | C |
| Ak je neefektívna vyššie uvedená liečba tak sa môže zvážiť (iv.): ibutilid, flekainid, propafenón, amiodarón. | IIb | C |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Chronická liečba | ||
| Katétrová ablácia sa odporúča pri recidívach fokálnej predsieňovej tachykardie hlavne pri incesantnej alebo pri tachykardiomyopatii. | I | B |
| Betablokátory, non-dihydropyridínove BKK (verapamil, diltiazem pri absencii HFrEF), propafenón, flekainid pri absencii štrukturálnych alebo ischemických zmien, by sa mali zvážiť ak je ablácia nežiadúca/nemožná. | IIa | C |
| Ivabradín s BB sa môže zvážiť ak je neefektívna vyššie uvedená liečba. | IIb | C |
| Amiodarón sa môže zvážiť ak je neefektívna vyššie uvedená liečba. | IIb | C |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF. Ibutilid (iv.) je kontraindikovaný u pacientov s predĺženým QTc intervalom. Flekainid (iv.) a propafenón (iv.) sú kontraindikované u pacientov s ischemickým alebo štrukturálnym poškodením srdca, predlžujú QTc interval, ale menej ako antiarytmika III skupiny. Amiodarón (iv.) predlžuje QTc interval, Torsades de pointes sú ale raritné.
15.6.1
| Úspešnosť a komplikácie katétrovej ablácie SVT | ||||
| Akútna úspešnosť | Recidívy | Komplikácie | Mortalita | |
| Akútna úspešnosť | Reci- dívy | Kompli- kácie | Mor- talita | |
| Fokálna predsieňová tachykardia | 85% | 20% | 1,4%1 | 0,1% |
| Istmus dependentný flutter | 95% | 10% | 2%2 | 0,3% |
| AVNRT | 97% | 2% | 0,3%3 | 0,01% |
| AVRT | 92% | 8% | 1,5%4 | 0,1% |
Úspešnosť ablácie a recidívy fokálnej predsieňovej tachykradia a AVRT závisia od lokalizácia fokusu a akcesórnej dráhy. 1 - vaskulárne komplikácia, AV blok, perikardiálny výpotok. 2 - vaskulárne komplikácia, mozgová príhoda, infarkt, perikardiálny výpotok. 3 - vaskulárne komplikácia, AV blok, perikardiálny výpotok. 4 - vaskulárne komplikácia, AV blok, infarkt, embólia do arteria pulmonalis, perikardiálny výpotok.
15.7
| Multifokálna predsieňová tachykardia | ||
| Akútna liečba | ||
| Odporúča sa liečba základnej príčiny (ak je to možné). | I | C |
| Betablokátory alebo non-dihydropyridínové BKK (verapamil, diltiazem) by sa mali zvážiť. | IIa | B |
| Chronická liečba | ||
| Verapamil alebo diltiazem (p.o) by sa mali zvážiť u pacientov bez HFrEF s recidivujúcou symptomatickou MAT. | IIa | B |
| Selektívne betablokátory by sa mali zvážiť u pacientov s recidivujúcou symptomatickou MAT. | IIa | B |
| AV nodálna ablácia s následným pacingom (biventrikulárnym alebo Hisálnym) by sa mala zvážiť u pacientov s dysfunckou ĽK pre recidivujúcu MAT refraktérnu na medikamentóznu liečbu. | IIa | C |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF.
15.8
15.8.1
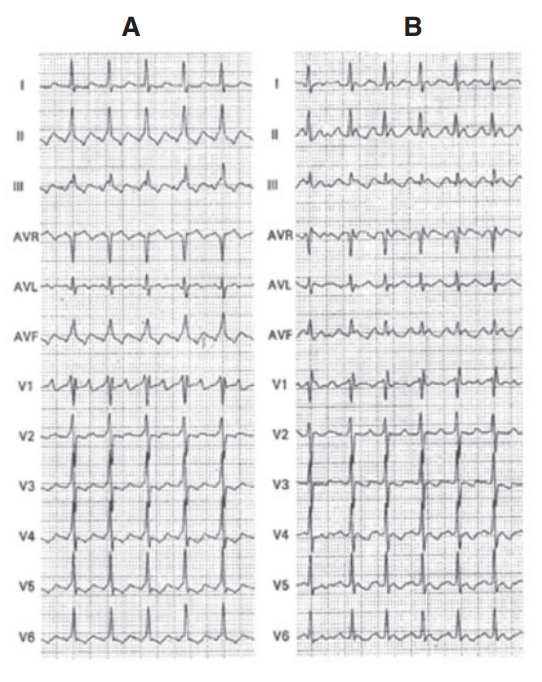
Flutter predsiení s prevodom 2:1. A - counter-clockwise, B - Clockwise

Akútna liečba flutteru predsiení a makro reentry tachykardie. PPM - permanent pacemaker.

Chronická liečba flutteru predsiení a makro reentry tachykardie. CTI - cavotricuspid isthmus.
| Liečba makroreentry predsieňovej tachykardie | ||
| Antikoagulačná liečba sa odporúča pri flutteri predsiení s konkomitatnou fibriláciou predsiení. | I | B |
| Antikoatulačná liečba pri flutteri predsiení bez fibrilácie predsiení by sa mala zvážiť. Otázna je hranica, kedy začať liečbu? | IIa | C |
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientov. | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Ibutilid (i.v.) alebo dofetilid (i.v., p.o.) sa odporúčajú na kardioverziu. | I | B |
| Kardioverzia (≤100J, bifázický výboj) sa odporúča na kardioverziu. | I | B |
| Vysoko frekvenčný predsieňový pacing sa odporúča na termináciu flutteru predsiení pri implatnovanom pacemakeri alebo defibrilátore. | I | B |
| Betablokátory iv. alebo non-dihydropyridínové BKK (verapamil, diltiazem) iv. by sa mali zvážiť na kontrolu komorovej odpovede. | IIa | B |
| Invazívny a neinvazívny vysokofrekvenčný predsieňový pacing sa môže zvážiť na termináciu flutteru. | IIb | B |
| Amiodarón iv. sa môže zvážiť ak je vyššie uvedená liečba nežiadúca/nemožná. | IIb | C |
| Propafenón a flekainid sa neodporúčajú na kardioverziu. | III | B |
| Chronická liečba | ||
| Katétrová ablácia by sa mala zvážiť po prvej epizóde symptomatického typického flutteru predsiení. | IIa | B |
| Katétorová ablácia sa odporúča pri symptomatických recidívach istmus dependentného flutteru predsiení. | I | A |
| Katétorová ablácia (v skúsených kardiocentrách) sa odporúča pri symptomatických recidívach istmus independentného flutteru predsiení. | I | B |
| Katétrová ablácia sa odporúča pri perzistentnom flutteri predsiení alebo pri systolickej dysfunkcii pre tachykardiomyopatiu. | I | B |
| Betablokátory alebo non-dihydropyridínove BKK (verapamil, diltiazem pri absencii HFrEF) by sa mali zvážiť ak je ablácia nežiadúca/nemožná. | IIa | C |
| Amiodarón sa môže zvážiť na udržanie sínusového rytmu ak je vyššie uvedená liečba neefektívna. | IIb | C |
| AV nodálna ablácia (ablate and pace) a následný biventrikulárny alebo hisálny pacing, by sa mala zvážiť ak je neefektívna vyššie uvedená liečba a pretrváva symptomatická perzistentná MRAT s rýchlou komorovou odpoveďou. | IIa | C |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF. Ibutilid (iv.) a dofetilid (iv., po.) sú kontraindikované u pacientov s predĺženým QTc intervalom. Amiodarón (iv.) predlžuje QTc interval, Torsades de pointes sú ale raritné.
15.8.2
15.8.3
16
16.1

A - Typická AVNRT, B - Atypická AVNRT, C - Atypická AVNRT s aberantným vedením (BĽTR). P vlny sú označené šípkami.
| Klasifikácia AVNRT | |||
| HA | VA (His) | AH/HA | |
| Typická AVNRT (Slow-Fast) | ≤70ms | ≤60ms | >1 |
| Atypická AVNRT | >70ms | >60ms | Variabilný |

Akútna a chronická liečba AVNRT
| AVNRT (Liečba) | ||
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientoch. | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | B |
| Adenozín (6-18mg iv. bolus) sa odporúča ak sú neefektívne vágové manévre. | I | B |
| Verapamil alebo diltiazem iv. by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Betablokátory (esmolol alebo metoprolol iv.) by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | C |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Chronická liečba | ||
| Katétrová ablácia sa odporúča pri symptomatických recidívach AVNRT. | I | B |
| Betablokátory, non-dihydropyridínove BKK (verapamil, diltiazem pri absencii HFrEF) by sa mali zvážiť ak je ablácia nežiadúca/nemožná. | IIa | B |
| U minimálne symptomatických pacientov s krátkymi sporadickými recidívami by sa malo zvážiť nepodávanie liečby. | IIa | C |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF.
16.2
16.3
16.3.1
16.3.2

Lokalizácia akcesórnej dráhy (St George´s altoritmus). +ve: pozitívny QRS, -ve: negatívny QRS, +/-: equifázický QRS. AP: akcesórna dráha, LAL: left anterolateral; LP: left posterior; LPL: left posterolateral; LPS: left posteroseptal; MS: mid-septal; RAS: right anteroseptal; RL: right lateral; RP: right posterior; RPS: right posteroseptal.

Lokalizácia akcesórnej dráhy podľa maximálnej (spontánnej, evokovanej) preexcitácie. AP = akcesórna dráha; DCS = deep coronary sinus; LL = left lateral; LPL = left posterolateral; LPS = left paraseptal; NH = nodo-Hisian; RA = right anterior; RL = right lateral; RP = right posterior; RPS = right paraseptal.
16.3.3

A - Ortodrómna AVRT pre skrytú posteroseptálnu akcesórnu dráhu. Retrográdne P vlny (šípky) sú negatívne v spodných zvodoch. B - Antidrómna AVRT pre atriofascikulárnu akcesósnu dráhu. Srdcová os pre atypickú dráhu záleží od miesta inzercie dráhy do pravého ramienka.
16.3.4
16.3.5
16.3.6
| Preexcitačná fibrilácia predsiení | ||
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientoch. | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Ibutilid alebo prokaínamid (iv.) by sa mali zvážiť. | IIa | B |
| Flekainid alebo propafenón (iv.) sa môžu zvážiť. | IIb | B |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Amiodarón (iv.) sa neodporúča | III | B |
Ibutilid (iv.) je kontraindikovaný u pacientov s predĺženým QTc intervalom. Prokaínamid (iv.) predlžuje QTc interval, ale menej ako antiarytmika III skupiny. Flekainid (iv.) a propafenón (iv.) sú kontraindikované u pacientov s ischemickým alebo štrukturálnym poškodením srdca, predlžujú QTc interval, ale menej ako antiarytmika III skupiny.

Akútna liečba preexcitačnej fibrilácie predsiení
16.3.7
16.3.8
16.3.9
16.3.10
| AVRT s manifestnou alebo skrytou dráhou | ||
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča u hemodynamicky instabilných pacientov. | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | B |
| Pri ortodrómnej AVRT sa odporúča adenozín (6-18mg iv. bolus) ak sú neefektívne vágové manévre a AVRT je ortodrómna. | I | B |
| Pri ortodrómnej AVRT by sa mali zvážiť verapamil alebo diltiazem (iv.) ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Pri ortodrómnej AVRT by sa mali zvážiť betablokátory (esmolol alebo metoprolol) ak sú neefektívne vágové manévre a adenozín. Pri absencii dekompenzovaného SZ. | IIa | C |
| Pri antidrómnej AVRT by sa mali zvážiť ibutilid, prokaínamid, flekainid, propafenón (iv.) alebo synchronizovaná kardioverzia ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Pri refraktérnej antidrómnej AVRT sa môže zvážiť amiodarón iv. | IIb | B |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Chronická liečba | ||
| Katétrová ablácia (akcesórnej dráhy) sa odporúča u pacientov so symptomatickou, recidivujúcou AVRT. | I | B |
| Betablokátory alebo non-dihydropyridínove BKK (verapamil, diltiazem pri absencii HFrEF) by sa mali zvážiť ak na pokojovom EKG nie sú znaky preexcitácie a ablácia je nežiadúca/nemožná. | IIa | B |
| Propafenón alebo flekainid sa môžu zvážiť u pacientov s AVRT bez ischemického a štrukturálneho poškodenia srdca ak je ablácia je nežiadúca/nemožná. | IIb | B |
| Digoxin, betablokátory, diltiazem, verapamil a amiodarón sa neodporúčajú u pacientov s preexcitačnou fibriláciou predsiení. | III | B |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF. Ibutilid (iv.) je kontraindikovaný u pacientov s predĺženým QTc intervalom. Prokaínamid (iv.) predlžuje QTc interval, ale menej ako antiarytmika III skupiny. Flekainid (iv.) a propafenón (iv.) sú kontraindikované u pacientov s ischemickým alebo štrukturálnym poškodením srdca, predlžujú QTc interval, ale menej ako antiarytmika III skupiny. Amiodarón (iv.) predlžuje QTc interval, Torsades de pointes sú ale raritné.

Akútna liečba AVRT

Chronická liečba AVRT
16.3.11
| Asymptomatická preexcitácia | ||
| Elektrofyziologické vyšetrenie s izoprenalínom sa odporúča u pacientov s rizikovým povolaním (šoféri, piloti) a u športovcov. | I | B |
| Katétrová ablácia sa odporúča u pacientov, ktorí majú elektrofyziologickým vyšetrením s isoprenalínom potvrdené: SPERRI ≤250ms, AP ERP ≤250ms, viacpočetné akcesórne dráhy, indukovateľnú AP-mediated tachykardiu. | I | B |
| Katétrová ablácia u vysoko rizikových pacientov sa odporúča po vysvetlení zákroku pacientovi: benefit/riziko (hlavne AV blokáda). | I | C |
| Elektrofyziologické vyšetrenie za účelom stratifikácie rizika by sa malo zvážiť. | IIa | B |
| Neinvazívne vyšetrenia vodivosti akcesórnej dráhy sa môžu zvážiť. | IIb | B |
| Elektrofyziologické vyšetrenie sa odporúča u pacientov ktorí majú iné ako "nízke riziko" podľa neinvazívneho vyšetrenia. | I | C |
| Dispenzarizácia by sa mala zvážiť u pacientov s nízkou rizikovou akcesórnou dráhou podľa invazívneho vyšetrenia. | IIa | C |
| Katétrová ablácia sa môže zvážiť u pacientov s nízkou rizikovou akcesórnou dráhou potvrdenou invazívne alebo neinvazívne. | IIb | C |
| Katétrová ablácia by sa mala zvážiť u pacientov s dysfunkciou ľavej komory pre dyssynchróniu. | IIa | C |
| Katétrová ablácia sa môže zvážiť u nízko rizikovej akcesórnej dráhy v skúsenom kardiocentre. | IIb | C |
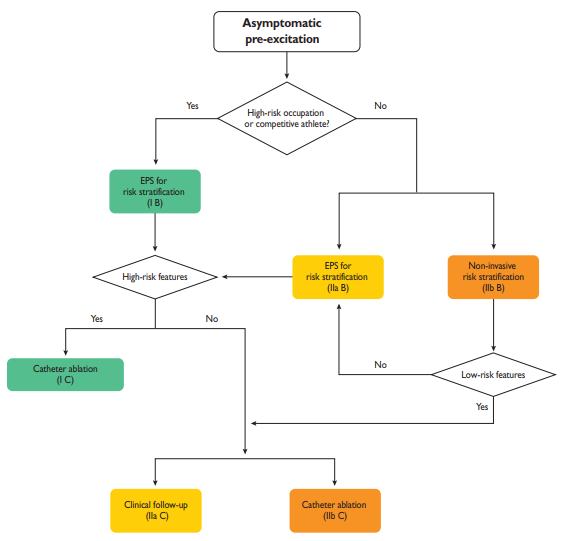
Stratifikácia rizika liečba u pacientov s asymptomatickou preexcitáciou. Vysoké riziko (high-risk features): SPERRI ≤250ms, AP ERP ≤250ms, viacpočetné akcesórne dráhy, indukovateľná AP-mediated tachykardia. Nízke riziko (low-risk ratures): indukovaná alebo intermitentná strata preexcitácie počas cvičenia alebo medikácie, pokojový elektrogram, EKG holter.
17
| SVT u dospelých s vrodenou vývojovou chybou srdca | ||
| Antikoagulačná liečba pri fokálnej predsieňovej tachykardii alebo flutteri predsiení sa odporúča ako pri fibrilácií predsiení. | I | C |
| Hemodynamicky instabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča pri hemodynamicky instabilných pacientoch. | I | B |
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | B |
| Adenozín (6-18mg iv. bolus) sa odporúča ak sú neefektívne vágové manévre. | I | B |
| Verapamil alebo diltiazem iv. by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | B |
| Betablokátory (esmolol alebo metoprolol iv.) by sa mali zvážiť ak sú neefektívne vágové manévre a adenozín. | IIa | C |
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Chronická liečba | ||
| Katétrová ablácia by sa mala zvážiť v skúsenom kardiocentre. | IIa | C |
| Betablokátory by sa mali zvážiť pri recidivujúcej fokálnej predsieňovej tachykardii alebo flutteri predsiení ak nie je možná ablácia alebo bola neúspešná. | IIa | C |
| U pacientov s SVT pred plánovanou operáciou vrodenej chyby srdca by sa mala zvážiť predoperačná ablácia alebo perioperačná chirurgická ablácia. | IIa | C |
| Amiodarón sa môže zvážiť ako prevencia ak nie je možná ablácia alebo bola neúspešná. | IIb | C |
| Sotalol sa neodporúča ako antiarytmická liečba pre vysoké proarytmogénne riziko a mortalitu. | III | C |
| Flekainid a propafenón sa neodporúčajú ako antiarytmická liečba u pacientov s dysfunkciou ľavej komory a závažnou fibrózou. | III | C |
Betablokátory (iv.) sú kontraindikované pri dekompenzovanom SZ. Verapamil a diltiazem (iv.) sú kontraindikované pri hypotenzii alebo HFrEF.
18
19
| SVT v gravidite | ||
| Katétrová ablácia sa odporúča u symptomatických pacientiek s recidivujúcimi SVT ktoré plánujú tehotenstvo. | I | C |
| Akútna liečba | ||
| Elektrická kardioverzia sa odporúča pri každej hemodynamicky instabilnej tachykardii. | I | C |
| Adenozín sa odporúča na akútnu kardioverziu SVT, ak nie sú účinné vágové manávre. | I | C |
| Beta-1 selektívne blokátory iv. (okrem atenololu) by sa mali zvážiť na akútnu kardioverziu alebo kontrolu SVT. | IIa | C |
| Digoxin iv. by sa mal zvážiť na kontrolu fokálnej predsieňovej tachykardie ak sú neefektívne betablokátory. | IIa | C |
| Ibutilid iv. sa môže zvážiť na termináciu flutteru predsiení. | IIb | C |
| Chronická liečba | ||
| Počas prvého trimestra sa neodporúča podávať žiadne antiarytmika. | I | C |
| Beta-1 selektívne blokátory (okrem atenololu) alebo verapamil by sa mali zvážiť ako prevencia SVT u pacientiek bez WPW syndrómu. | IIa | C |
| Flekainid alebo propafenón by sa mali zvážiť ako prevencia SVT u pacientiek s WPW syndrómom bez ischemického alebo štrukturálneho poškodenia srdca. | IIa | C |
| Flekainid alebo propafenón by sa mali zvážiť u pacientiek bez ischemického a štrukturálneho poškodenia srdca ak je v prevencii SVT neefektívna AV nodálna blokujúca liečba | IIa | C |
| Digoxin alebo verapamil by sa mali zvážiť na kontrolu fokálnej predsieňovej tachykardie u pacientiek bez WPW syndrómu, ak sú neefektívne betablokátory. | IIa | C |
| Amiodarón sa v gravidite neodporúča. | III | C |
| Katétrová ablácia (fluoroless) by sa mala zvážiť pri medikamentózne refrektérnej alebo zle tolerovanej SVT v skúsenom kardiocentre. | IIa | C |
Ibutilid (iv.) je kontraindikovaný u pacientiek s predĺženým QTc intervalom.
20
| SVT so suspektným alebo potvrdeným SZ pre tachykardiomyopatiu | ||
| Katétorová ablácia sa odporúča pri tachykardiomyopatii pre SVT. | I | B |
| Betablokátory (zlepšujúce mrtalitu a morbiditu pri HFrEF) sa odporúčajú pri tachykardiomyopatii pre SVT ak je ablácia neefektívna/nemožná. | I | A |
| Pre tachykardiomyopatiu svedčí redukovaná ejekčná frakcia ľavej komory a frekvencia >100/min. | I | B |
| Pri diagnostike by mal byť naložený minimálne 24hod. ambulantný EKG holter za účelom diagnostiky frekvencie, subklinických alebo intermitentných arytmií. | IIa | B |
| AV nodálna ablácia (ablate and pace) a následný biventrikulárny alebo hisálny pacing sa odporúča ak tachykardia zodpovedná za tachykardiomyopatiu nie je kontrolovateľná medikamentózne alebo abláciou. | I | C |
21
| Spôsobilosť športovcov s komorovou preexcitáciou alebo SVT | ||
| Kritéria pre spôsobilosť | Spôsobilosť | |
| Predsieňové extrasystoly | Bez symptómov, bez ochorenia srdca | Všetky športy |
| AVRT alebo fibrilácia predsiení s WPW syndrómom | Ablácia je povinná. Šport je možný najskôr mesiac po ablácií bez recidívy SVT. | Všetky športy |
| Asymptomatická preexcitácia | Ablácia je povinná u vysokorizikových pacientov. Šport je možný najskôr mesiac po ablácií bez recidívy SVT. | Všetky športy |
| Paroxyzmálna AVNRT, AVRT ces skrytú dráhu, fokálna predsieňová tachykardia | Ablácia sa odporúča. Šport je možný najskôr mesiac po ablácií bez recidívy SVT. | Všetky športy |
| Ablácia je nežiadúca/nemožná | Všetky športy, okrem tých kde môže mať porucha vedomia fatálne následky. | |
22
| Spôsobilosť viesť motorové vozidlo u pacientov s SVT | ||
| Skupina 1 | Skupina 2 | |
| Fibrilácia, flutter predsiení, fokálna predsieňová tachykardia |
|
|
| AVNRT, AVRT, WPW syndróm |
|
|
23
24
25
| Pravidelná úzkokomplexová tachykardia (Akútny manažment bez diagnózy) | ||
| Hemodynamicky stabilní pacienti | ||
| Odporúča sa 12-zvodové EKG počas tachykardie. | I | C |
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | B |
| Adenozín (6-18mg iv. bolus) sa odporúča ak sú neefektívne vágové manévre. | I | B |
| Pravidelná širokokomplexová tachykardia (Akútny manažment bez diagnózy) | ||
| Hemodynamicky stabilní pacienti | ||
| Odporúča sa 12-zvodové EKG počas tachykardie. | I | C |
| Odporúčajú sa vagové manévre v polohe na chrbte so zdvihnutými nohami. | I | C |
| Fokálna predsieňová tachykardia | ||
| Chronická liečba | ||
| Katétrová ablácia sa odporúča pri recidívach fokálnej predsieňovej tachykardie hlavne pri incesantnej alebo pri tachykardiomyopatii. | I | B |
| Makroreentry predsieňová tachykardia | ||
| Antikoagulačná liečba sa odporúča pri flutteri predsiení s konkomitatnou fibriláciou predsiení. | I | B |
| Chronická liečba | ||
| Katétorová ablácia sa odporúča pri symptomatických recidívach istmus dependentného flutteru predsiení. | I | A |
| Katétrová ablácia sa odporúča pri perzistentnom flutteri predsiení alebo pri systolickej dysfunkcii pre tachykardiomyopatiu. | I | B |
| AVNRT | ||
| Chronická liečba | ||
| Katétrová ablácia sa odporúča pri symptomatických recidívach AVNRT. | I | B |
| AVRT s manifestnou alebo skrytou dráhou | ||
| Chronická liečba | ||
| Katétrová ablácia (akcesórnej dráhy) sa odporúča u pacientov so symptomatickou, recidivujúcou AVRT. | I | B |
| Preexcitačná fibrilácia predsiení | ||
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Synchronizovaná kardioverzia sa odporúča ak je neefektívna medikamentózna liečba (nedošlo k verzii na sínusový rytmus alebo ku kontrole frekvencie). | I | B |
| Asymptomatická preexcitácia | ||
| Elektrofyziologické vyšetrenie s izoprenalínom sa odporúča u pacientov s rizikovým povolaním (šoféri, piloti) a u športovcov. | I | B |
| Katétrová ablácia sa odporúča u pacientov, ktorí majú elektrofyziologickým vyšetrením s isoprenalínom potvrdené: SPERRI ≤250ms, AP ERP ≤250ms, viacpočetné akcesórne dráhy, indukovateľnú AP-mediated tachykardiu. | I | B |
| SVT v gravidite | ||
| Katétrová ablácia sa odporúča u symptomatických pacientiek s recidivujúcimi SVT ktoré plánujú tehotenstvo. | I | C |
| Chronická liečba | ||
| Počas prvého trimestra sa neodporúča podávať žiadne antiarytmika. | I | C |
| SVT so suspektným alebo potvrdeným SZ pre tachykardiomyopatiu | ||
| Katétorová ablácia sa odporúča pri tachykardiomyopatii pre SVT. | I | B |
| AV nodálna ablácia (ablate and pace) a následný biventrikulárny alebo hisálny pacing sa odporúča ak tachykardia zodpovedná za tachykardiomyopatiu nie je kontrolovateľná medikamentózne alebo abláciou. | I | C |
| Pravidelná širokokomplexová tachykardia (Akútny manažment bez diagnózy) | ||
| Verapamil sa neodporúča pri širokokomplexovej tachykardii nejasnej etiológie. | III | B |
| Makroreentry predsieňová tachykardia | ||
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Propafenón a flekainid sa neodporúčajú na kardioverziu. | III | B |
| AVRT s manifestnou alebo skrytou dráhou | ||
| Chronická liečba | ||
| Digoxin, betablokátory, diltiazem, verapamil a amiodarón sa neodporúčajú u pacientov s preexcitačnou fibriláciou predsiení. | III | B |
| Preexcitačná fibrilácia predsiení | ||
| Hemodynamicky stabilní pacienti (Akútna liečba) | ||
| Amiodarón (iv.) sa neodporúča | III | B |
| SVT u dospelých s vrodenou vývojovou chybou srdca | ||
| Chronická liečba | ||
| Sotalol sa neodporúča ako antiarytmická liečba pre vysoké proarytmogénne riziko a mortalitu. | III | C |
| Flekainid a propafenón sa neodporúčajú ako antiarytmická liečba u pacientov s dysfunkciou ľavej komory a závažnou fibrózou. | III | C |
| SVT v gravidite | ||
| Chronická liečba | ||
| Amiodarón sa v gravidite neodporúča. | III | C |